 |
| मोतियाबिन्द |
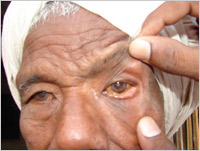
मोतियाबिन्द आमतौर पर बूढ़े लोगों में होता है। कभी कभी नवजात शिशु को भी मोतियाबिंद हो सकता है। ऐसा तब होता है जब गर्भ के दौरान मॉं को जरमन मीज़लस का संक्रमण हुआ हो। बूढ़े लोगों में मोतियाबिन्द उम्र के कारण होता है पर रोहे और डायबटीज़ भी इसका कारण हो सकते हैं। मोतियाबिन्द में लैंस का पदार्थ (जो कि प्रोटीन होता है) स्कन्दन के कारण सफेद हो जाता है। आमतौर पर यह प्रक्रिया लैंस के केन्द्र से शुरू होती है। कभी कभी सफेद होने की प्रक्रिया बाहरी परतों से भी शुरू होती है। ऐसा संक्रमण की स्थिति में होता है। इस प्रक्रिया को जिसे मोतियाबिन्द का पकना भी कहते हैं, कई महीने या साल भी लग सकते हैं।
रोहे के शुरुआत में ऐसा लगता है जैसे आँख में कुछ चला गया हो। ऐसा पलक के नेत्रश्लेष्मा में पुटक होने के कारण लगता है, जो कि छोटे से दाने जैसे लगते हैं। आँख में से पानी निकलता है और खुजली होती हैं। आँख लाल भी हो सकती है। कॉर्निया में छाले भी हो सकते हैं। कॉर्निया पर खून की वाहिकाएँ बनने लगती हैं। इसे पैनस कहते हैं। बाद में पलकें सिकुड़कर ऊपर की ओर मुड़ सकती हैं। एक से दो हफ्ते के बाद कॉर्निया छालों के कारण अपारदर्शी हो सकता है। बीमारी का निदान शुरुआती स्थिति में ही हो जाना चाहिए।
आपरेशन के आधुनिक तरीकों में लैंस बदल दिया जाता है। इससे मोतियाबिन्द के इलाज और सामान्य दृष्टि की बहाली को काफी सरल बना दिया है। सरकारी अस्पतालों में अब ये ऑपरेशन सबको मुफ्त उपलब्ध है।
 |
| मोतियाबिंद के ऑपरेशन के बाद आँखों में दवा डालते समय |
मोतियॉं बिंद ऑपरेशन का पुराना तरीका अभी बिलकुल बदला है। इसके पहले मोतिया बिंद निकाल कर चश्मा दिया जाता था। आजकल मोतिया बिंद निकालकर उसी जगह प्लॅस्टिक का लेन्स बिठाया जाता है। इससे चश्मा बिलकुल ही जरुरी नही। भारत में अंधेपन की समस्या में लगभग ६०% समस्या मोतिया बिंद की होती है इसलिये मोतियॉं बिंद का ऑपरेशन बहुत महत्त्वपूर्ण है। इसका तकनीक काफी प्रगत हुआ है। इस ऑपरेशन के दो तरीके है।
इसमें कॉर्निया के बाजू में छेद लेकर पुरा मोतियॉं बिंद निकाला जाता है। इसकी जगह नया लेन्स बिठाया जाता है। इस ऑपरेशन में छेद बडा होने के कारण टांका डालना पडता है जिसको ठीक होने के लिये कुछ दिन लगते है। यह ऑपरेशन काफी प्रचार में है और सरकारी अस्पतालों में मुफ्त में किया जाता है। निजी अस्पतालों में इसके लिये ५०० से लेकर १०००० तक खर्चा आता है। ऑपरेशन के बाद उसी दिन घर जा सकते है।
इस ऑपरेशन में छेद सिर्फ ३-५ मि.मी. का होता है। इसके द्वारा एक सूक्ष्म अवजार डालकर मोतियाबिंद तोडकर खींचा जाता है। इस तरीके से मोतियॉंबिंद बिलकूल छोटे छेद से निकालते है उसकी जगह अब प्लॅस्टिक का लेन्स मोडकर अंदर डालके खोला जाता है। इस तरीके में टांका नहीं लगता। इसी कारण जख्म जल्दी भर आता है। ऑपरेशन के बाद तुरंत घर जा सकते है। इस ऑपरेशन को लगभग दुगना खर्चा अता है।
 |
| कृत्रिम लेन्स |
कृत्रिम लेन्स ऊँचे दर्जे के प्लॅस्टिक का बनता है। इसमें कई प्रकार है। यह लचीला भी होता है। इसके होते हुए अब चश्मे की जरुरत नहीं रही। ऑपरेशन के बाद लगभग ९८% लोगों को पूर्णतया दृष्टीलाभ होता है। लेकिन कुछ लोगों रे में समस्या होती है। खास करके टॉंचे के ऑपरेशन के बाद लेन्स के पिछवाडे धुंदलापन हो सकता है। इसके लिये लेझर किरणों से ईलाज किया जाता है।
मोतियॉं बिंद जल्दी न हो इसलिये खाने में लहसून पर्याप्त हो ऐसा कुछ विशेषज्ञ मानते है। हमारे देश में कडी धूप के कारण मोतिया बिंद जादा पैमाने पर जल्दी होता है इसलिये धूप में काम करते समय काले चश्मे गॉगल लगाना उचित होगा। वैसे आँखोंपर छॉंव देने वाली कॅप (टोपी) इस्तेमाल करना भी एक विकल्प है। कॉम्प्युटर और टी.व्ही. के किरणों के कारण मोतियॉं बिंद जल्दी होता है। एल.सी.डी स्क्रीन के कारण यह असर टाला जा सकता है।
दृष्टी पटल नेत्र गोल के पिछली दिवार में होता है। यह बहुत संवेदनाशील उतक से बना होता है। इसके जरीये रोशनी और प्रतिमा की संवेदना नेत्रतंत्रिका के जरीये मस्तिष्क में पहुँचते है। दृष्टीपटल खासकर अतिरक्तचाप और मधुमेह के कारण जल्दी खराब होता है जिससे नजर धुंदली होती है। इसलिये इन बिमारियों में नियमित रूप से नेत्र पटल की जॉंच करना जरुरी है। इसके लिये डॉक्टर ऑफ्थैल्स्कोप इस्तेमाल करते है।
कभीकभी दृष्टी पटल अपनी जगह से सटककर नेत्र गोल में घुस जाता है। इसके मुख्य लक्षण होते है आँख के कुछ हिस्सों में अंधेरा छाना और दृष्टी का परीक्षेत्र कम होना। इस बीमारी के कई कारण है। आजकल लेझर ऑपरेशन के जरिए इसका अच्छा इलाज हो सकता है। इसी कारण दृष्टीपटल सर्जन भी अलग हुआ करते है।
नौ महिने से कम समय में प्रसुती हो तब दृष्टीपटल बीमारी की संभावना होती है। खास कर के आठ महिने के पहिले हुए बच्चों का दृष्टीपटल कमजोर होता है। इस दृष्टी पटल में रक्तवाहिकाओं का जाल अधुरा होता है और इसमें कुछ दोष होते है। इस कारण से इन बच्चों का दृष्टीपटल जगह से छुटने की जादा संभावना है।
इसके लिए अपुरे समय की बच्चों की दृष्टीपटल की जॉंच २-३ हप्तों में होनी चाहिये और आगे भी समय समय जॉंच जरुरी है। इसलिये भी लेझर ऑपरेशन से इलाज हो सकते है। कभी कभी और भी ऑपरेशन करने पडते है। इलाज के बाद दृष्टी प्राप्त होने की संभावना भी सौ प्रतिशत नही होती।
कुछ बच्चों में जनन से ही दृष्टीपटल कम विकसित होता है। भारत में इसका ज्यादातर कारण है नजदीक के रिश्तो में शादी होना। ऐसे शादी के बाद होनेवाले बच्चो में दोनो तरफ से दोषपूर्ण जीन आने के कारण अंधापन की संभावना होती है। इसलिये ऐसे रिश्ते नही करने चाहिये जैसे ममेरे या चचेरे भाई बहन आदी। इस बीमारी का कोई भी इलाज आज उपलब्ध नहीं है।
 |
| अंध व्यक्ती का पुनर्वसन करना बेहद जरुरी है |
बचपन या युवावस्था में किसी कारण दोनो आँखों को अंधत्व हो तब विशेषज्ञ को दिखाकर दृष्टीहीनता का सही नापन जरुरी है। अंधत्व के प्रमाण के अनुसार पुनर्वास की और शिक्षा की बहाली करना बिलकुल जरुरी है। यद्यपी ऐसी सेवाएँ हमारे देश में कम है फिर भी इसके लिए अनेक संघटन और सरकारी योजनाएँ लाभकारी है। ऐसे बच्चों की और युवकों की शिक्षा का सही इंतजाम अंधत्व के मात्रा के अनुसार किया जाता है। अंशत: अंधापन हो तब सामान्य स्कूलों में विशेष मदद के साथ इंतजाम कर सकते है। इसी के साथ शारीरिक सुरक्षितता और मनोवैज्ञानिक साहायता और मार्गदर्शन जरुरी होता है। बाद में भी ऐसे काम जीवनी के लिए चुनना जरुरी है जिसमे सुरक्षा और कुशलता प्राप्त हो।
अंधापन ज्यादा या पूरा हो तब ब्रेल लिपी के जरिए पढाई हो सकती है। ऐसे बच्चे भी बिलकुल उच्च शिक्षा प्राप्त कर सकते है। इसके लिए नॅशनल असोसिएशन ऑफ ब्लाईंड ऐसा संघटन भी साहायता के लिए मौजूद है। अन्य संघटन भी है। अंधों के लिए दया या करुणा दिखाना एक तरह से उनके मनोबल को चोट पहुँचाना है लेकिन उनका उचित सन्मान और साहायता करना हर किसी का कर्तव्य है।
आँखों के नाक के नजदिक वाले कोने में निचले पलक में अश्रुथैली होती है। इनसे आँसू का पानी नाक में चला जाता है। कभी कभी संक्रमण के कारण इसकी सूजन हो जाती है। इससे आँखों में से पानी निकलने लगता है। ऐसा इसलिए होता है क्योंकि पानी बाहर (नाक में) जाने का सही रास्ता बंद हो गया। इस स्थिति को डेकरोसिसटाईटिस कहते हैं। यह आमतौर पर शीघ्र शोथ से शुरू होता है। यह बीमारी सामान्यत: अपने आप ही सुधर जाती है या फिर दवाइयों से ठीक हो जाती है। कभीकभी ये चिरकारी रोग हो जाता है। इससे आँसुओं का रास्ता बन्द होकर ऑंसू बहते रहते है।
रोग की शुरुआत में आँख में दर्द और बेआरामी से होती है। फिर बाधित आँख में से पानी निकलने लगता है। पास ही में स्थित नेत्रश्लेष्मा पर लाली दिखाई देने लगती है। जिस आँसू थैली में शोथ हो उसे दबाने पर उसमें से चिपचिपा पीप निकलता है।
इसके लिए विशेषज्ञ की सलाह की ज़रूरत होती है। सिरिंज पर नोज़ल लगाकर आँसू के थैली को धोया जाता है। बाकि इलाज जीवाणूरोधी और शोथरोधी होता है। यह ज़्यादा समय के लिए चलता है। थैली बिलकुल बंद हो तो छोटासा ऑपरेशन कर के ठीक किया जाता है।